Resistenza agli antibiotici negli animali domestici: perché è una minaccia?


Scritto e verificato il veterinario e zootecnico Sebastian Ramirez Ocampo
Grazie ai progressi nel campo della medicina veterinaria, il benessere degli animali ha raggiunto uno sviluppo mai immaginato prima. Tuttavia, minacce come la resistenza agli antibiotici negli animali domestici possono compromettere parte di ciò che è stato raggiunto finora. Questo a causa della trasmissione di superbatteri da cani e gatti ai loro proprietari.
Sebbene l’aumento della capacità di sopravvivenza dei microrganismi di fronte agli effetti dei farmaci che in precedenza potevano colpirli sia un problema che danneggia in misura maggiore l’uomo, vari studi hanno messo in guardia sulle implicazioni di questo fenomeno negli animali.
Se volete saperne di più sulle cause, le implicazioni e i rischi della resistenza agli antibiotici negli animali domestici, non perdete le informazioni che condivideremo con voi nel seguente articolo.
L’uso degli antibiotici in medicina veterinaria
Dalla loro scoperta nel 1928 da parte del medico Alexander Fleming, gli antibiotici hanno salvato la vita a milioni di persone in tutto il pianeta. Per la prima volta un farmaco è stato in grado di combattere efficacemente batteri e microbi che causavano malattie di diverso tipo.
Nel campo della medicina veterinaria, gli antibiotici sono stati introdotti circa 70 anni fa. Da allora, grazie a questi composti, è stato possibile prolungare l’aspettativa di vita degli animali da compagnia.
Data la loro azione batteriostatica e battericida; ossia in grado di uccidere i microrganismi e di impedirne la moltiplicazione, questi farmaci sono stati utilizzati con successo nella cura di patologie oculari, cutanee, uditive, respiratorie e urinarie.
Tuttavia, i batteri sono riusciti a eludere gli effetti degli agenti antimicrobici. Hanno sviluppato mutazioni genetiche che consentono loro di resistere all’azione di queste sostanze chimiche sulla loro integrità cellulare.

Cos’è la resistenza agli antibiotici e come si genera?
In termini clinici, questo fenomeno è definito come la capacità che un batterio sviluppa di resistere agli effetti di un farmaco che precedentemente era in grado di colpirlo. In sostanza, i microrganismi si evolvono fino al punto in cui riescono a sopravvivere e riprodursi nonostante l’esposizione a un antibiotico a cui erano precedentemente sensibili.
Questa capacità è generata da cambiamenti genetici o mutazioni nel DNA dei batteri; che, inoltre, possono essere trasferiti alle generazioni successive o ad altri batteri di specie diverse.
Sebbene non tutti gli elementi coinvolti nella resistenza agli antibiotici siano stati chiaramente stabiliti, sono stati identificati alcuni fattori di rischio per il suo verificarsi.
- Sovraesposizione agli antibiotici: indipendentemente dall’efficacia di un farmaco, raramente, se non mai, può uccidere il 100% di una colonia di batteri. Per questo motivo ci sarà almeno un microrganismo sopravvissuto al suo effetto. Il rischio è che trasmetta il suo materiale genetico alla prole, creando così nuovi microrganismi resistenti a quell’antibiotico.
- Fornire agenti antimicrobici a dosi inefficaci: nella pratica veterinaria è comune che gli antibiotici vengano prescritti a dosi inadeguate per ignoranza, cioè al di sotto della soglia di efficacia. Questa situazione genera un più alto tasso di sopravvivenza batterica, che acquisterà anche una progressiva resistenza al farmaco.
- Utilizzare antibiotici ad ampio spettro: sebbene questo tipo di farmaco agisca efficacemente contro un’ampia gamma di batteri, il suo uso eccessivo può portare alla resistenza agli antibiotici da parte di diversi agenti infettivi.
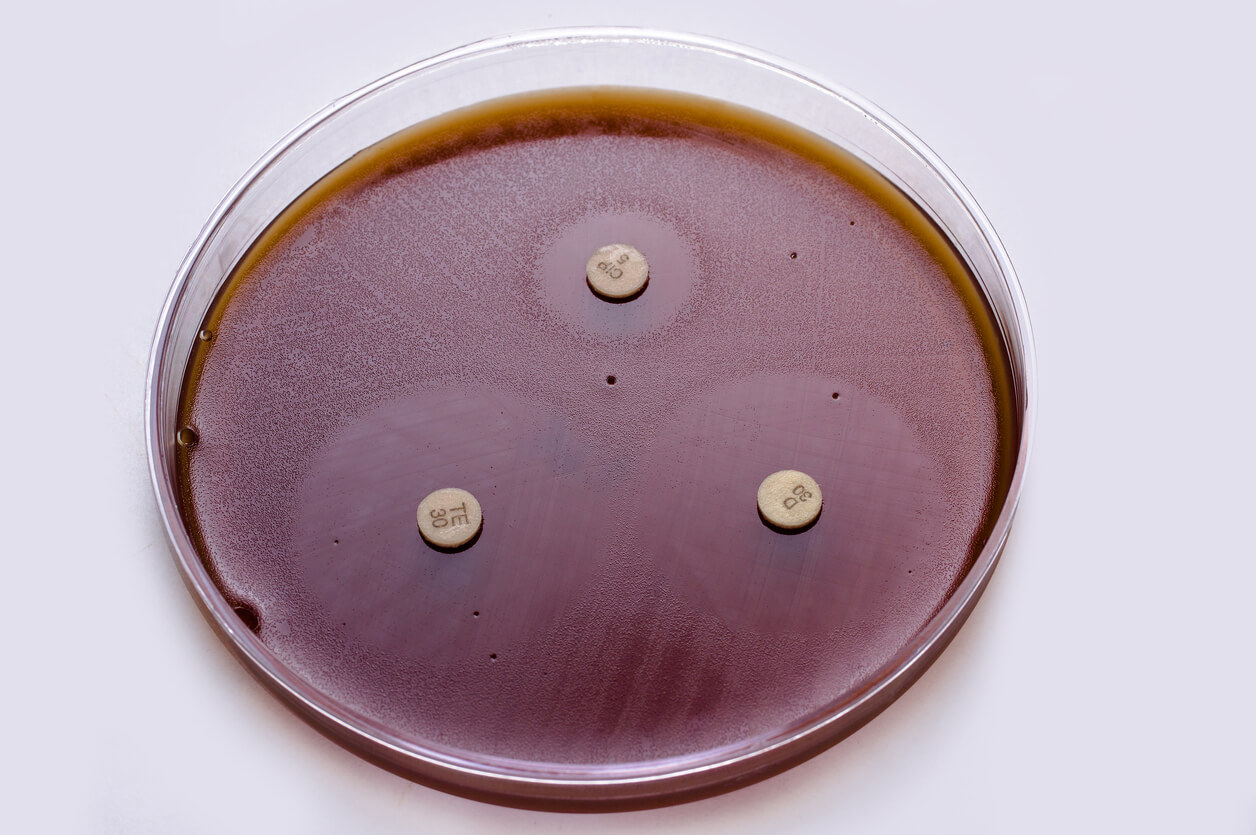
Resistenza agli antibiotici negli animali domestici
Vari studi hanno identificato ceppi batterici resistenti in animali da compagnia come cani e gatti. I dati di diversi studi hanno permesso di determinare le variabili associate a questo problema.
Ad esempio, uno studio condiviso sulla rivista Veterinary Microbiology, ha dettagliato la presenza di batteri della specie Staphylococcus intermedius resistenti a penicilline, macrolidi, tetracicline e cloramfenicolo nei cani con piodermite.
Allo stesso modo, un articolo sul Journal of the American Veterinary Medical Association, riporta il riscontro di Escherichia coli resistente ai fluorochinoloni in cani con infezione delle vie urinarie.
Inoltre, uno studio condotto in Colombia ha individuato Staphylococcus spp resistente ad ampicillina, cefalosporina, enrofloxacina e tetraciclina in cani e gatti. Inoltre, sono stati identificati altri agenti infettivi come Klebsiella spp, Enterococcus spp, Pseudomonas aeruginosa e Staphylococcus aureus.
I fattori di rischio per l’acquisizione di infezioni batteriche resistenti negli animali domestici includono:
- Lunghi tempi di ricovero: generano una maggiore esposizione a questi agenti.
- Malattie immunosoppressive: patologie come il virus dell’immunodeficienza felina producono una maggiore suscettibilità all’acquisizione di questo tipo di batteri.
- Animali malati: la trasmissione di microrganismi resistenti può avvenire attraverso il contatto con animali domestici infetti.
- Alimenti a base di carne cruda: conosciuti anche come elementi delle diete BARF, aumentano le probabilità che gli animali domestici trasportino batteri resistenti a questi farmaci.
Implicazioni di questo problema
La resistenza agli antibiotici è una sfida per i professionisti della salute umana e animale, perché crea una serie di disagi sia per gli animali domestici che per i loro proprietari.
Da un lato, i trattamenti per questo tipo di batteri sono più dispendiosi. Questo perché i farmaci necessari sono generalmente più costosi di quelli utilizzati in situazioni convenzionali.
Inoltre, i pazienti hanno bisogno di sottoporsi a più visite dal veterinario, poiché è necessario mantenere uno stretto controllo della loro evoluzione. Inoltre, sono necessari test diagnostici per valutare la sensibilità farmacologica dei microrganismi.
D’altra parte, gli animali sottoposti a questi trattamenti tendono a mostrare più effetti avversi a causa della potenza dei farmaci utilizzati. A titolo di esempio, uno studio pubblicato sulla rivista Veterinary Dermatology, in cui è stato valutato il trattamento di 216 cani affetti da piodermite, ha riportato maggiori reazioni avverse a livello gastrointestinale nei cani sottoposti a terapia contro i batteri resistenti.
Il rischio di resistenza agli antibiotici negli animali da compagnia per i proprietari
Secondo un articolo pubblicato sulla rivista Microorganisms, questi microrganismi hanno la capacità di diffondersi attraverso il contatto uomo-animale, generando quelle che sono note come zoonosi.
Inoltre, i geni che svolgono un ruolo fondamentale nella resistenza batterica possono essere trasmessi da proprietari ad animali domestici e viceversa. Ad esempio, uno studio pubblicato sul Journal of Applied Microbiology ha identificato, attraverso la PCR, i geni coinvolti nella resistenza batterica in campioni fecali di cani e proprietari.
Di questi, una media di 3,3 combaciavano tra le persone e i loro animali domestici. Sebbene la proporzione sia bassa, gli autori indicano che è necessario vigilare sulla resistenza dei batteri negli animali da compagnia in maniera costante. Ciò è dovuto al rischio che questa situazione rappresenta per la salute pubblica.
Cosa fare in caso di resistenza agli antibiotici?
Si stima che circa il 50% degli antibiotici per uso umano vengano prescritti senza una reale necessità o gestiti in maniera inadeguata. Si ritiene che qualcosa di simile avvenga nel campo della medicina veterinaria. Di conseguenza, gli operatori sanitari devono essere i primi ad assumersi la responsabilità e agire per fermare l’avanzata di batteri resistenti e multiresistenti.
Considerando che la velocità con cui vengono scoperti nuovi antibiotici è notevolmente diminuita, i veterinari devono essere sempre più selettivi quando si tratta di utilizzare questi farmaci nei loro pazienti.

Lo sviluppo di strategie, come l’uso abituale di antibiogrammi per rilevare la sensibilità di un batterio o garantire che le dosi corrette siano maneggiate alla frequenza e al tempo indicati, deve essere la missione di ogni professionista.
Infatti, l’American Veterinary Medicine Association (AVMA) ha sviluppato una serie di strumenti pratici che consentono ai veterinari di prendere decisioni basate sull’evidenza quando prescrivono un trattamento per i loro pazienti.
Infine, i proprietari responsabili dovrebbero evitare pratiche come l’automedicazione dei loro animali domestici senza consultare il veterinario, e rispettare il calendario di vaccinazione e sverminazione dei propri cani o gatti. Infine, è importante ricordare la necessità di visite costanti, poiché è sempre meglio prevenire che curare.
Grazie ai progressi nel campo della medicina veterinaria, il benessere degli animali ha raggiunto uno sviluppo mai immaginato prima. Tuttavia, minacce come la resistenza agli antibiotici negli animali domestici possono compromettere parte di ciò che è stato raggiunto finora. Questo a causa della trasmissione di superbatteri da cani e gatti ai loro proprietari.
Sebbene l’aumento della capacità di sopravvivenza dei microrganismi di fronte agli effetti dei farmaci che in precedenza potevano colpirli sia un problema che danneggia in misura maggiore l’uomo, vari studi hanno messo in guardia sulle implicazioni di questo fenomeno negli animali.
Se volete saperne di più sulle cause, le implicazioni e i rischi della resistenza agli antibiotici negli animali domestici, non perdete le informazioni che condivideremo con voi nel seguente articolo.
L’uso degli antibiotici in medicina veterinaria
Dalla loro scoperta nel 1928 da parte del medico Alexander Fleming, gli antibiotici hanno salvato la vita a milioni di persone in tutto il pianeta. Per la prima volta un farmaco è stato in grado di combattere efficacemente batteri e microbi che causavano malattie di diverso tipo.
Nel campo della medicina veterinaria, gli antibiotici sono stati introdotti circa 70 anni fa. Da allora, grazie a questi composti, è stato possibile prolungare l’aspettativa di vita degli animali da compagnia.
Data la loro azione batteriostatica e battericida; ossia in grado di uccidere i microrganismi e di impedirne la moltiplicazione, questi farmaci sono stati utilizzati con successo nella cura di patologie oculari, cutanee, uditive, respiratorie e urinarie.
Tuttavia, i batteri sono riusciti a eludere gli effetti degli agenti antimicrobici. Hanno sviluppato mutazioni genetiche che consentono loro di resistere all’azione di queste sostanze chimiche sulla loro integrità cellulare.

Cos’è la resistenza agli antibiotici e come si genera?
In termini clinici, questo fenomeno è definito come la capacità che un batterio sviluppa di resistere agli effetti di un farmaco che precedentemente era in grado di colpirlo. In sostanza, i microrganismi si evolvono fino al punto in cui riescono a sopravvivere e riprodursi nonostante l’esposizione a un antibiotico a cui erano precedentemente sensibili.
Questa capacità è generata da cambiamenti genetici o mutazioni nel DNA dei batteri; che, inoltre, possono essere trasferiti alle generazioni successive o ad altri batteri di specie diverse.
Sebbene non tutti gli elementi coinvolti nella resistenza agli antibiotici siano stati chiaramente stabiliti, sono stati identificati alcuni fattori di rischio per il suo verificarsi.
- Sovraesposizione agli antibiotici: indipendentemente dall’efficacia di un farmaco, raramente, se non mai, può uccidere il 100% di una colonia di batteri. Per questo motivo ci sarà almeno un microrganismo sopravvissuto al suo effetto. Il rischio è che trasmetta il suo materiale genetico alla prole, creando così nuovi microrganismi resistenti a quell’antibiotico.
- Fornire agenti antimicrobici a dosi inefficaci: nella pratica veterinaria è comune che gli antibiotici vengano prescritti a dosi inadeguate per ignoranza, cioè al di sotto della soglia di efficacia. Questa situazione genera un più alto tasso di sopravvivenza batterica, che acquisterà anche una progressiva resistenza al farmaco.
- Utilizzare antibiotici ad ampio spettro: sebbene questo tipo di farmaco agisca efficacemente contro un’ampia gamma di batteri, il suo uso eccessivo può portare alla resistenza agli antibiotici da parte di diversi agenti infettivi.
Resistenza agli antibiotici negli animali domestici
Vari studi hanno identificato ceppi batterici resistenti in animali da compagnia come cani e gatti. I dati di diversi studi hanno permesso di determinare le variabili associate a questo problema.
Ad esempio, uno studio condiviso sulla rivista Veterinary Microbiology, ha dettagliato la presenza di batteri della specie Staphylococcus intermedius resistenti a penicilline, macrolidi, tetracicline e cloramfenicolo nei cani con piodermite.
Allo stesso modo, un articolo sul Journal of the American Veterinary Medical Association, riporta il riscontro di Escherichia coli resistente ai fluorochinoloni in cani con infezione delle vie urinarie.
Inoltre, uno studio condotto in Colombia ha individuato Staphylococcus spp resistente ad ampicillina, cefalosporina, enrofloxacina e tetraciclina in cani e gatti. Inoltre, sono stati identificati altri agenti infettivi come Klebsiella spp, Enterococcus spp, Pseudomonas aeruginosa e Staphylococcus aureus.
I fattori di rischio per l’acquisizione di infezioni batteriche resistenti negli animali domestici includono:
- Lunghi tempi di ricovero: generano una maggiore esposizione a questi agenti.
- Malattie immunosoppressive: patologie come il virus dell’immunodeficienza felina producono una maggiore suscettibilità all’acquisizione di questo tipo di batteri.
- Animali malati: la trasmissione di microrganismi resistenti può avvenire attraverso il contatto con animali domestici infetti.
- Alimenti a base di carne cruda: conosciuti anche come elementi delle diete BARF, aumentano le probabilità che gli animali domestici trasportino batteri resistenti a questi farmaci.

Implicazioni di questo problema
La resistenza agli antibiotici è una sfida per i professionisti della salute umana e animale, perché crea una serie di disagi sia per gli animali domestici che per i loro proprietari.
Da un lato, i trattamenti per questo tipo di batteri sono più dispendiosi. Questo perché i farmaci necessari sono generalmente più costosi di quelli utilizzati in situazioni convenzionali.
Inoltre, i pazienti hanno bisogno di sottoporsi a più visite dal veterinario, poiché è necessario mantenere uno stretto controllo della loro evoluzione. Inoltre, sono necessari test diagnostici per valutare la sensibilità farmacologica dei microrganismi.
D’altra parte, gli animali sottoposti a questi trattamenti tendono a mostrare più effetti avversi a causa della potenza dei farmaci utilizzati. A titolo di esempio, uno studio pubblicato sulla rivista Veterinary Dermatology, in cui è stato valutato il trattamento di 216 cani affetti da piodermite, ha riportato maggiori reazioni avverse a livello gastrointestinale nei cani sottoposti a terapia contro i batteri resistenti.
Il rischio di resistenza agli antibiotici negli animali da compagnia per i proprietari
Secondo un articolo pubblicato sulla rivista Microorganisms, questi microrganismi hanno la capacità di diffondersi attraverso il contatto uomo-animale, generando quelle che sono note come zoonosi.
Inoltre, i geni che svolgono un ruolo fondamentale nella resistenza batterica possono essere trasmessi da proprietari ad animali domestici e viceversa. Ad esempio, uno studio pubblicato sul Journal of Applied Microbiology ha identificato, attraverso la PCR, i geni coinvolti nella resistenza batterica in campioni fecali di cani e proprietari.
Di questi, una media di 3,3 combaciavano tra le persone e i loro animali domestici. Sebbene la proporzione sia bassa, gli autori indicano che è necessario vigilare sulla resistenza dei batteri negli animali da compagnia in maniera costante. Ciò è dovuto al rischio che questa situazione rappresenta per la salute pubblica.
Cosa fare in caso di resistenza agli antibiotici?
Si stima che circa il 50% degli antibiotici per uso umano vengano prescritti senza una reale necessità o gestiti in maniera inadeguata. Si ritiene che qualcosa di simile avvenga nel campo della medicina veterinaria. Di conseguenza, gli operatori sanitari devono essere i primi ad assumersi la responsabilità e agire per fermare l’avanzata di batteri resistenti e multiresistenti.
Considerando che la velocità con cui vengono scoperti nuovi antibiotici è notevolmente diminuita, i veterinari devono essere sempre più selettivi quando si tratta di utilizzare questi farmaci nei loro pazienti.

Lo sviluppo di strategie, come l’uso abituale di antibiogrammi per rilevare la sensibilità di un batterio o garantire che le dosi corrette siano maneggiate alla frequenza e al tempo indicati, deve essere la missione di ogni professionista.
Infatti, l’American Veterinary Medicine Association (AVMA) ha sviluppato una serie di strumenti pratici che consentono ai veterinari di prendere decisioni basate sull’evidenza quando prescrivono un trattamento per i loro pazienti.
Infine, i proprietari responsabili dovrebbero evitare pratiche come l’automedicazione dei loro animali domestici senza consultare il veterinario, e rispettare il calendario di vaccinazione e sverminazione dei propri cani o gatti. Infine, è importante ricordare la necessità di visite costanti, poiché è sempre meglio prevenire che curare.
Tutte le fonti citate sono state esaminate a fondo dal nostro team per garantirne la qualità, l'affidabilità, l'attualità e la validità. La bibliografia di questo articolo è stata considerata affidabile e di precisione accademica o scientifica.
- American Veterinary Medical Association. Antimicrobial use and antimicrobial resistance pet owner FAQ. Consultado el 10 de mayo de 2023. https://www.avma.org/resources-tools/one-health/antimicrobial-use-and-antimicrobial-resistance/antimicrobial-use-and-antimicrobial-resistance-pet-owner-faq
- American Veterinary Medical Association. Antimicrobial use and antimicrobial resistance. Consultado el 5 de mayo de 2023. https://www.avma.org/resources-tools/one-health/antimicrobial-use-and-antimicrobial-resistance
- American Veterinary Medical Association. Antimicrobial use in veterinary practice. Consultado el 8 de mayo de 2023. https://www.avma.org/resources-tools/one-health/antimicrobial-use-and-antimicrobial-resistance/antimicrobial-use-veterinary-practice
- Bryan, J., Frank, L. A., Rohrbach, B. W., Burgette, L. J., Cain, C. L., & Bemis, D. A. (2012). Treatment outcome of dogs with meticillin-resistant and meticillin-susceptible Staphylococcus pseudintermedius pyoderma. Veterinary Dermatology, 23(4), 361–e65. https://onlinelibrary.wiley.com/doi/10.1111/j.1365-3164.2012.01034.x
- Frey E. (2018). The role of companion animal veterinarians in one-health efforts to combat antimicrobial resistance. Journal of the American Veterinary Medical Association, 253(11), 1396–1404. https://avmajournals.avma.org/view/journals/javma/253/11/javma.253.11.1396.xml#ref8
- Gómez-Beltrán, D. A., Villar, D., López-Osorio, S., Ferguson, D., Monsalve, L. K., & Chaparro-Gutiérrez, J. J. (2020). Prevalence of Antimicrobial Resistance in Bacterial Isolates from Dogs and Cats in a Veterinary Diagnostic Laboratory in Colombia from 2016–2019. Veterinary Sciences, 7(4), 173. https://www.mdpi.com/2306-7381/7/4/173
- Guardabassi, L., Loeber, M. E., & Jacobson, A. (2004). Transmission of multiple antimicrobial-resistant Staphylococcus intermedius between dogs affected by deep pyoderma and their owners. Veterinary Microbiology, 98(1), 23–27. https://www.sciencedirect.com/science/article/abs/pii/S0378113503003584?via%3Dihub
- Hardefeldt, L. Y., Hur, B., Richards, S., Scarborough, R., Browning, G. F., Billman-Jacobe, H., Gilkerson, J. R., Ierardo, J., Awad, M., Chay, R., & Bailey, K. E. (2022). Antimicrobial stewardship in companion animal practice: an implementation trial in 135 general practice veterinary clinics. JAC-Antimicrobial Resistance, 4(1), dlac015. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC8874133/
- Ogeer-Gyles, J., Mathews, K., Weese, J. S., Prescott, J. F., & Boerlin, P. (2006). Evaluation of catheter-associated urinary tract infections and multi-drug-resistant Escherichia coli isolates from the urine of dogs with indwelling urinary catheters. Journal of the American Veterinary Medical Association, 229(10), 1584–1590. https://avmajournals.avma.org/view/journals/javma/229/10/javma.229.10.1584.xml
- Rahman, M. T., Sobur, M. A., Islam, M. S., Ievy, S., Hossain, M. J., El Zowalaty, M. E., … & Ashour, H. M. (2020). Zoonotic diseases: etiology, impact, and control. Microorganisms, 8(9), 1405. https://www.mdpi.com/2076-2607/8/9/1405
- Rumi, M. V., Nuske, E., Mas, J., Argüello, A., Gutkind, G., & Di Conza, J. (2021). Antimicrobial resistance in bacterial isolates from companion animals in Buenos Aires, Argentina: 2011-2017 retrospective study. Zoonoses and public health, 68(5), 516–526. https://onlinelibrary.wiley.com/doi/10.1111/zph.12842
- Røken, M., Forfang, K., Wasteson, Y., Haaland, A. H., Eiken, H. G., Hagen, S. B., & Bjelland, A. M. (2022). Antimicrobial resistance-Do we share more than companionship with our dogs?. Journal of Applied Microbiology, 133(2), 1027–1039. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC9542740/
- Umber, J. K., & Bender, J. B. (2009). Pets and antimicrobial resistance. The Veterinary clinics of North America. Small animal practice, 39(2), 279–292. https://www.sciencedirect.com/science/article/abs/pii/S0195561608001939?via%3Dihub
- White, D., McDermott (2001). Emergence and Transfer of Antibacterial Resistance. Journal of Dairy Science, 84, e151-e155. https://www.sciencedirect.com/science/article/pii/S0022030201702093
- Yang, Y., Hu, X., Li, W., Li, L., Liao, X., & Xing, S. (2022). Abundance, diversity and diffusion of antibiotic resistance genes in cat feces and dog feces. Environmental pollution (Barking, Essex : 1987), 292(Pt A), 118364. https://linkinghub.elsevier.com/retrieve/pii/S0269-7491(21)01946-1
Questo testo è fornito solo a scopo informativo e non sostituisce la consultazione con un professionista. In caso di dubbi, consulta il tuo specialista.








